Programa de Rehabilitación Vestibular (VRT) Basados en el Hogar: Midiendo Efectos con la Prueba de Impulso Cefálico (vHIT) y la Prueba de agudeza visual dinámica.
Published on: agosto 13, 2015
La terapia de rehabilitación vestibular (VRT) ha sido establecida como la regla de oro para el tratamiento no-médico de vestibulopatía unilateral crónica no compensada, segunda a agresivas condiciones otológicas o migraña vestibular. La pregunta que surge es si en realidad un programa en el hogar puede obtener resultados positivos para aquellos pacientes que no pueden o desean participar en un programa dirigido en una clínica u hospital de rehabilitación. Un programa típico en la clínica requiere 2-3 visitas por semana por 3-4 semanas. Hasta el mejor programa (VRT) en una clínica de terapia debería ser suplementado diariamente con ejercicios para obtener máximos beneficios. Para pacientes selectivos y sistemas de salud, un programa desde casa puede ofrecer métodos menos incomodos para el paciente y a costos razonables para recuperar movilidad y volver a su estilo de vida normal o empleo. Es crítico validar la recuperación del paciente usando medidas objetivas, particularmente para aquellos cuyos reportes están influenciadas por entusiasmo o necesidad financiera de regresar al empleo o actividad.
ESTUDIO DE CASO: Un animador en cruceros de 66 años de edad, sintió un vértigo muy fuerte y debilitante sin ningún otro síntoma auditivo o neurológico mientras el barco estaba en movimiento en el mar. Cuando volvió a casa, un fisiólogo y un otólogo diagnosticaron el paciente con neuritis vestibular. El MRI fue negativo. Después de no beneficiarse de una compensación espontánea, el paciente fue referido a AIB para evaluación cuatro semanas después del episodio. El paciente estaba ansioso por volver a su barco, ya que esta era una ausencia sin pago, pero no podría trabajar en su estado. Además su seguro no cubría la terapia física sin estancia en un hospital. El uso de un programa en casa usando estrategias basadas en diagnósticos era la mejor forma de tratar este paciente. Sus quejas predominantes eran: Visión borrosa cuando movía la cabeza en posición horizontal en una superficie plana y pérdida del balance en superficies desniveladas e intolerancia a superficies en movimiento (Condiciones que nunca había experimentado antes en su vida diaria en el crucero).
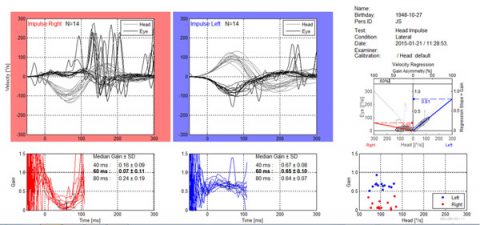
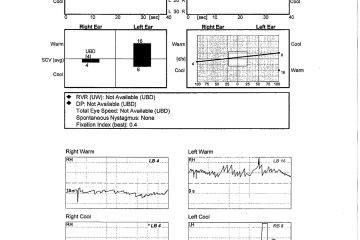
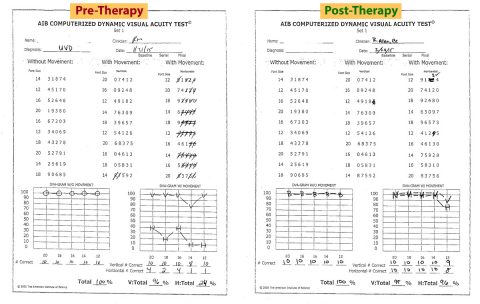
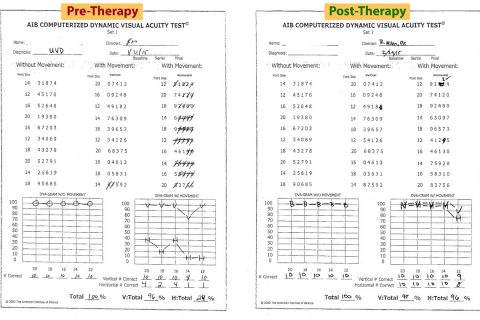
Descubrimiento Inicial: Resultados anormales: Gans SOP (Caída en Prueba clínica de Interacción Sensorial del Equilibrio CTSIB- condición seis) VNG 83% debilitación derecha unilateral, silla giratoria de baja ganancia bilateral, la Prueba de Impulso Cefálico (vHIT) anormal con movimientos bruscos correctivos a la derecha y el AIB CDVAT reducido del 100% al 24 % con el movimiento horizontal de la cabeza a los 2 cps. Algunos de los estudios están presentados para su análisis.
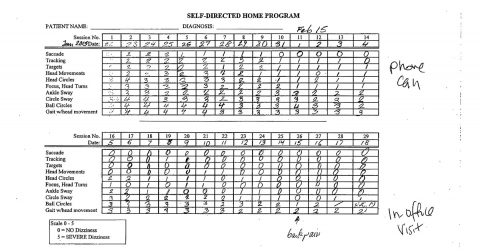
El programa VRT en casa: El paciente fue proveído un programa VRT, que fue hecho para las necesidades específicas de su condición descompensada, que se manifestaban como oscilopsia, reclutamiento y la superficie vestibular/preferencia visual. Por lo tanto él requería estabilización de la mirada, protocolo de habituación y sustitución. Se le dio un diario de monitoreo diario para escribir su preformación y experiencia subjetiva.
Después del examen VRT y recomendaciones: Cuatro semanas después del tratamiento, como puede verse en la revisión de las pruebas posteriores VRT, hay una mejora estadísticamente significativa en el AIB CDVAT con una resolución casi completa de la oscilopsia y con una puntuación de 96% en la prueba de agudeza visual. También hubo una eliminación significativa pero no total de movimientos bruscos correctivos en la Prueba de Impulso Cefálico (vHIT). Como los movimientos bruscos correctivos son la manifestación fisiológica de oscilopsia, se esperaría ver esta relación. La estabilidad postural en el Gans SOP también mejoró. Note el reporte subjetivo en el diario del paciente con una reducción significante en le intensidad de los síntomas con los protocolos. Basándose en estos resultados objetivos y en el reporte subjetivo del paciente de su recuperación por medio de eliminación de síntomas, se le permitió regresar al trabajo a bordo del crucero. Se le recomendó seguir su tratamiento en casa por al menos dos o tres semanas. También se discutió la posibilidad de de-compensación como factor secundario a una enfermedad o el estilo de vida sedentario.
El mensaje final de nuestro estudio:
1. VRT en casa produce excelentes resultados cuando se utiliza con el individuo apropiado sin riesgo de lesiones o cuando no está contraindicado médicamente sin un terapeuta entrenado.
2. El uso de un diario o un sistema de monitoreo personal ayuda tanto al paciente como al clínico para seguir el progreso del paciente y asegurarse de tener una progresión paso a paso de incrementos en la dificultad de los protocolos.
3. vHIT, CTSIB, y exámenes de agudeza visual dinámica son seguros y tienen una sensibilidad alta para validar la compensación central en individuos que desean regresar pronto a sus deberes sin el uso de medidas subjetivas.
REFERENCIAS:
Gans R., (2015) Vestibular Rehabilitative Therapy In Katz J., Chasin. M., English, K., Hood L., Tillery K.L. (Eds.) Handbook of Clinical Audiology 7th Edition. Philadelphia: Wolters Kluwer Heath
Gans, R., (2013) Vestibular Rehabilitation Therapy. (2013) In: Dispenza F, De Stefano A, (Eds.) Textbook of Vertigo Diagnosis and Management. London: Jaypee Brothers Medical Publishers
Gans R, (2010) Vestibular Rehabilitation: protocols and Programs. Tampa Bay, AIB Education Press
Roberts RA, Gans RE (2007) Comparison of horizontal and vertical dynamic visual acuity in patients with vestibular dysfunction and nonvestibular dizziness. J Am Acad Audiol. 18, 236-244
Roberts RA, Gans RE, Johnson EL (2006) Computerized dynamic visual acuity with volitional head movements in patients with vestibular dysfunction. Ann Otol Rhinol Laryngol. 115(9), 658-666